Meningococcal – Giải pháp chủ động phòng ngừa bệnh não mô cầu nguy hiểm
Bệnh do não mô cầu là một trong những bệnh truyền nhiễm cấp tính nguy hiểm, có thể gây viêm màng não và nhiễm khuẩn huyết với tỷ lệ tử vong cao. Tiêm vắc xin Meningococcal như MenACWY, MenA và MenB giúp bảo vệ hiệu quả trước các nhóm não mô cầu thường gặp.
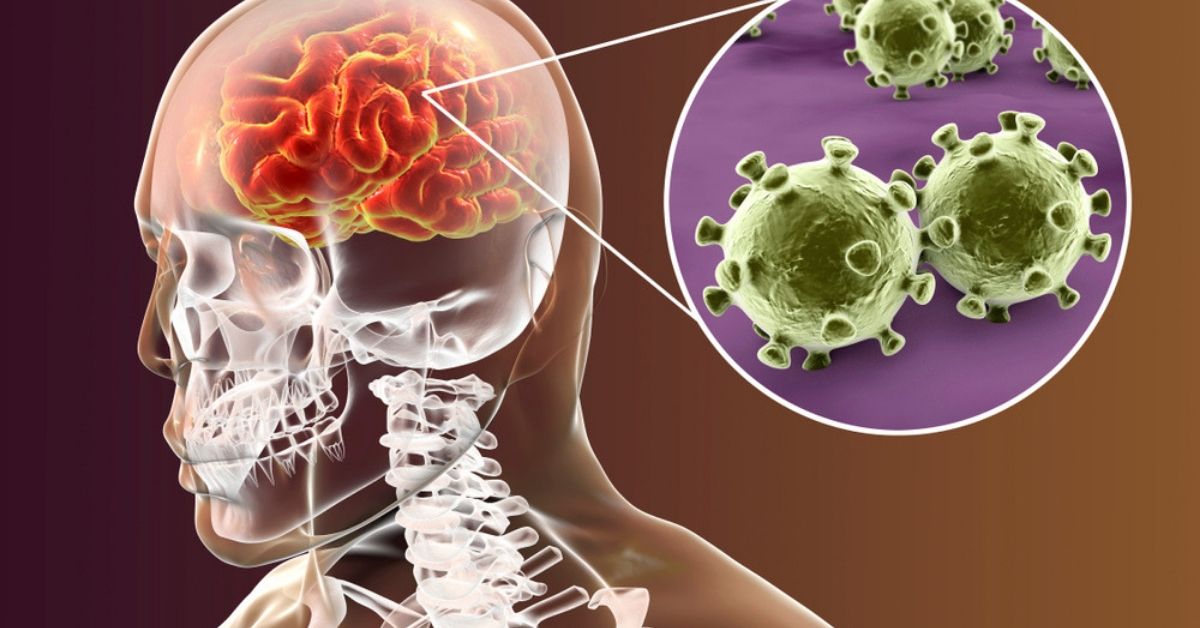
Bệnh não mô cầu là gì?
Não mô cầu (Neisseria meningitidis) là vi khuẩn có thể gây viêm màng não mủ và nhiễm trùng huyết. Bệnh tiến triển nhanh, triệu chứng ban đầu dễ nhầm với cảm cúm như sốt cao, đau đầu, buồn nôn, sau đó có thể nhanh chóng dẫn đến rối loạn ý thức, sốc nhiễm khuẩn, tử vong hoặc để lại di chứng nặng nề như điếc, tổn thương thần kinh, cắt cụt chi.
Bệnh lây truyền chủ yếu qua đường hô hấp khi tiếp xúc gần, dùng chung đồ cá nhân, sinh hoạt trong môi trường đông người như nhà trẻ, ký túc xá, doanh trại.

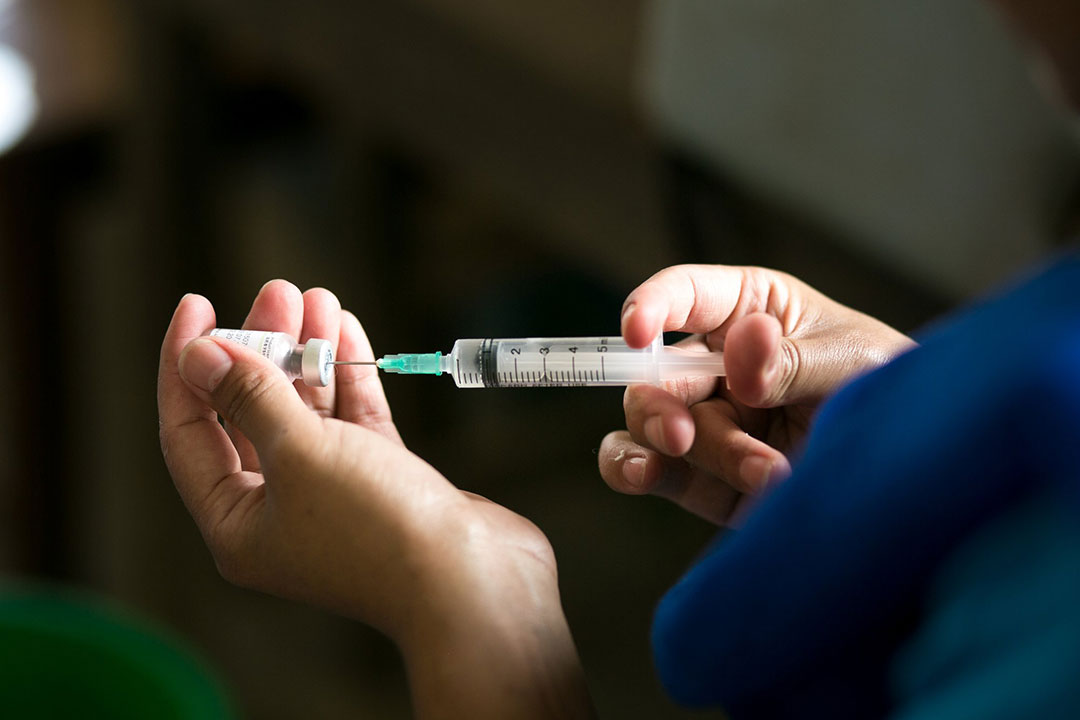
Vì sao cần tiêm vắc xin Meningococcal?
Điều trị bệnh não mô cầu rất khó khăn do diễn tiến nhanh và nguy cơ biến chứng cao. Ngay cả khi được cấp cứu kịp thời, người bệnh vẫn có thể để lại di chứng suốt đời. Tiêm vắc xin là biện pháp chủ động, an toàn và hiệu quả nhất để phòng bệnh, giúp cơ thể tạo kháng thể đặc hiệu chống lại vi khuẩn não mô cầu.
Các loại vắc xin não mô cầu hiện nay
1. MenACWY
MenACWY là vắc xin giúp phòng ngừa 4 nhóm não mô cầu phổ biến gồm A, C, W và Y.
-
Đối tượng: trẻ em, thanh thiếu niên và người lớn
-
Ý nghĩa: bảo vệ rộng, phù hợp cho người đi học tập, du lịch, làm việc tại khu vực có nguy cơ cao
-
Hiệu quả: giảm rõ rệt nguy cơ viêm màng não và nhiễm khuẩn huyết do các nhóm A, C, W, Y
2. MenA
MenA là vắc xin phòng riêng nhóm não mô cầu A, từng là nguyên nhân gây nhiều vụ dịch lớn.
-
Đối tượng: trẻ em và người sống tại hoặc di chuyển đến vùng có lưu hành não mô cầu A
-
Vai trò: kiểm soát dịch bệnh, giảm tỷ lệ bùng phát trong cộng đồng
-
Phù hợp với các chương trình tiêm chủng theo khu vực nguy cơ
3. MenB
MenB là vắc xin phòng não mô cầu nhóm B – nhóm thường gặp ở trẻ nhỏ và thanh thiếu niên.
-
Đặc điểm: nhóm B không được bao phủ trong vắc xin MenACWY
-
Ý nghĩa: bổ sung lớp bảo vệ quan trọng, đặc biệt cho trẻ sơ sinh, trẻ nhỏ và người trẻ tuổi
-
Hiệu quả: giảm nguy cơ mắc bệnh nặng và biến chứng nguy hiểm
Nên tiêm vắc xin não mô cầu khi nào?
Thời điểm tiêm phụ thuộc vào loại vắc xin, độ tuổi và nguy cơ phơi nhiễm. Trẻ em nên được tiêm theo khuyến cáo của cơ quan y tế, trong khi thanh thiếu niên và người lớn có thể cần tiêm nhắc lại hoặc tiêm bổ sung khi đi học tập, du lịch, công tác ở môi trường đông người.
Lợi ích lâu dài của việc phòng ngừa não mô cầu
-
Giảm nguy cơ mắc viêm màng não mủ và nhiễm khuẩn huyết
-
Hạn chế tử vong và di chứng thần kinh nặng nề
-
Bảo vệ sức khỏe cá nhân và giảm lây lan trong cộng đồng
-
Giúp yên tâm hơn khi sinh hoạt, học tập và di chuyển
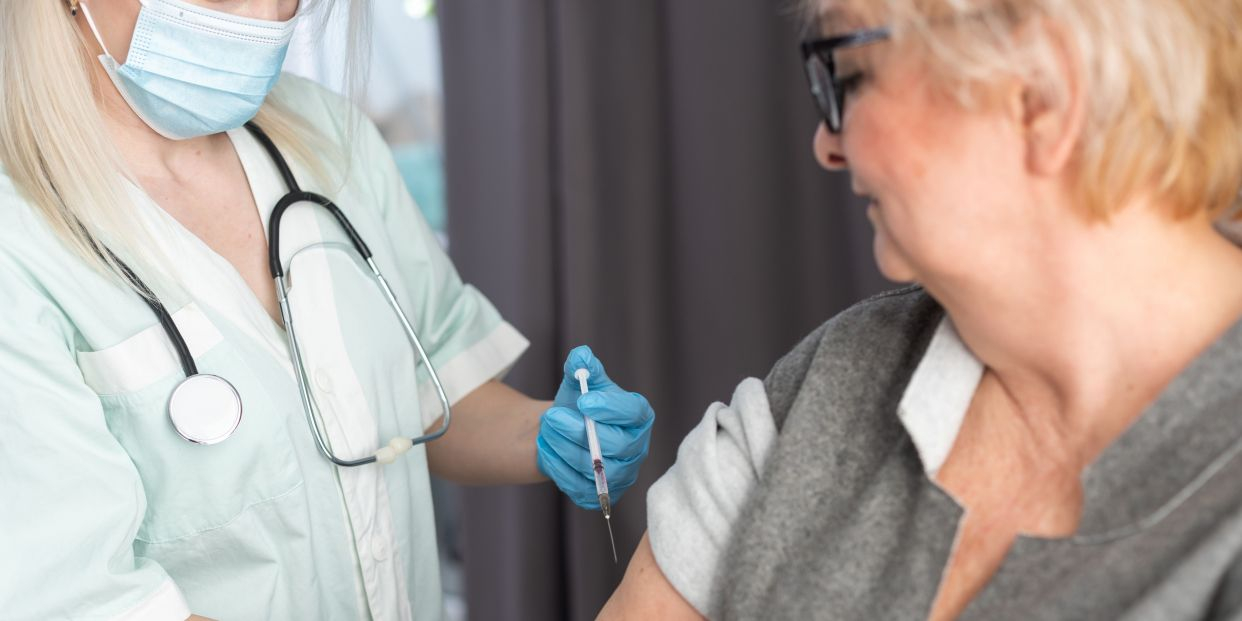
Lưu ý sau tiêm
Sau khi tiêm vắc xin não mô cầu, người tiêm cần được theo dõi trong thời gian ngắn tại cơ sở y tế và tiếp tục quan sát tại nhà. Các phản ứng nhẹ như đau tại chỗ tiêm, mệt mỏi thường tự hết sau vài ngày.