Phương pháp sơ cứu nhanh cho người đột ngột ngất, hạ đường huyết đúng cách và an toàn
Ngất xỉu do hạ đường huyết có thể xảy ra đột ngột và gây nguy hiểm nếu xử trí sai. Bài viết cung cấp phương pháp sơ cứu nhanh, khoa học, dễ áp dụng giúp bảo vệ người bệnh trước khi có hỗ trợ y tế.
Hạ đường huyết và ngất xỉu là gì?
Hạ đường huyết là tình trạng lượng đường trong máu giảm xuống dưới mức bình thường, khiến não không được cung cấp đủ năng lượng. Khi đường huyết giảm nhanh, người bệnh có thể chóng mặt, run rẩy, vã mồ hôi lạnh, rối loạn ý thức và ngất xỉu. Tình trạng này thường gặp ở người mắc đái tháo đường, người bỏ bữa, lao động nặng hoặc dùng rượu bia khi đói.
Dấu hiệu nhận biết người ngất do hạ đường huyết
-
Hoa mắt, chóng mặt, choáng váng
-
Run tay chân, vã mồ hôi lạnh
-
Da tái, mệt lả, tim đập nhanh
-
Lú lẫn, nói khó, mất ý thức tạm thời
Nhận biết sớm các dấu hiệu giúp sơ cứu kịp thời, hạn chế biến chứng nguy hiểm.
Phương pháp sơ cứu nhanh cho người đột ngột ngất, hạ đường huyết
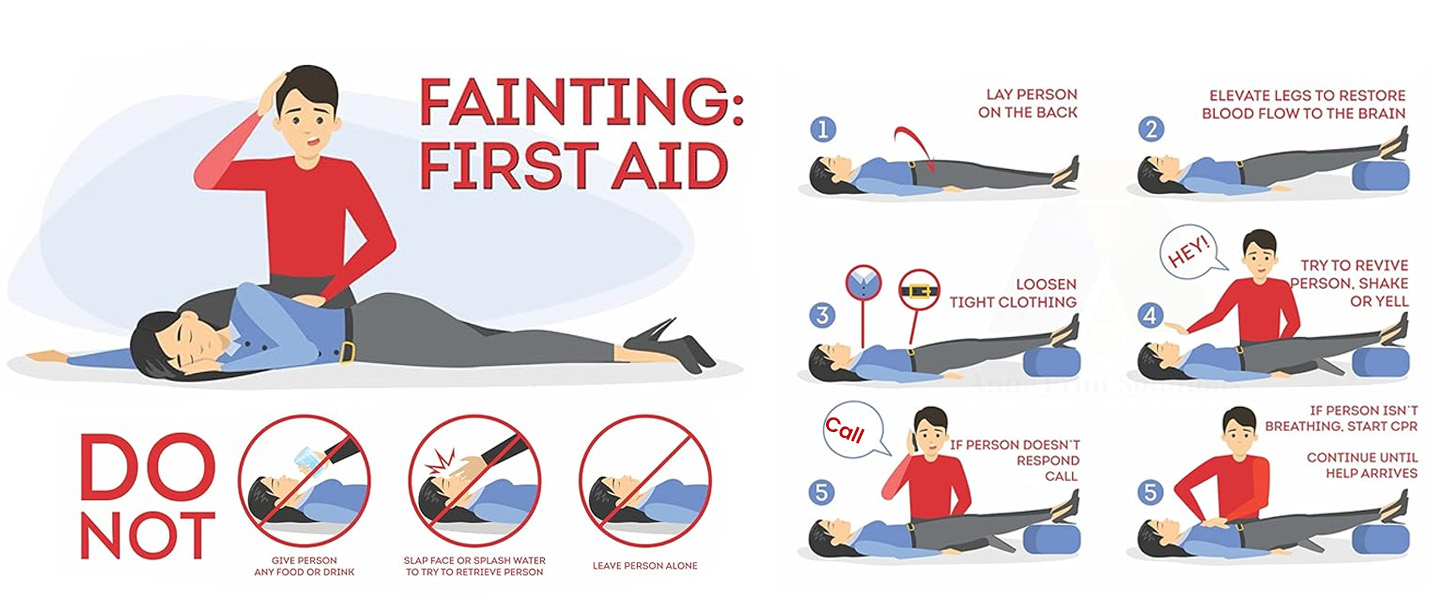
1. Đặt người bệnh ở tư thế an toàn
Đặt người bệnh nằm ngửa, đầu thấp, chân nâng cao nhẹ để tăng lượng máu lên não. Nới lỏng quần áo chật, đảm bảo không gian thoáng khí.
2. Kiểm tra ý thức và hô hấp
Quan sát xem người bệnh còn tỉnh hay không, có thở đều hay không. Nếu người bệnh bất tỉnh kéo dài hoặc ngừng thở, cần gọi cấp cứu ngay.
3. Bổ sung đường nhanh nếu người bệnh còn tỉnh
Nếu người bệnh còn tỉnh táo và nuốt được, cho sử dụng ngay các nguồn đường hấp thu nhanh như:
-
Nước đường, nước ngọt có đường
-
Mật ong, kẹo ngọt
-
Nước trái cây
Sau 10–15 phút, theo dõi xem triệu chứng có cải thiện không.
4. Không cho ăn uống khi người bệnh bất tỉnh
Tuyệt đối không đổ nước hoặc cho thức ăn vào miệng người đang bất tỉnh vì có nguy cơ sặc, nghẹt thở.
5. Giữ ấm và theo dõi liên tục
Giữ ấm cơ thể, theo dõi mạch, nhịp thở và mức độ tỉnh táo của người bệnh cho đến khi ổn định hoặc có nhân viên y tế hỗ trợ.

Khi nào cần đưa người bệnh đi cấp cứu?
-
Người bệnh không tỉnh lại sau 10–15 phút sơ cứu
-
Có co giật, thở yếu hoặc khó thở
-
Hạ đường huyết xảy ra ở người có bệnh nền nặng
-
Tình trạng ngất tái diễn nhiều lần
Những trường hợp này cần được can thiệp y tế chuyên sâu để tránh nguy hiểm đến tính mạng.
Phòng ngừa hạ đường huyết và ngất xỉu
-
Ăn uống đúng bữa, không bỏ bữa
-
Mang theo kẹo hoặc nước ngọt khi ra ngoài
-
Theo dõi đường huyết thường xuyên với người bệnh đái tháo đường
-
Hạn chế rượu bia, đặc biệt khi đói
Kết luận
Sơ cứu nhanh và đúng cách cho người đột ngột ngất, hạ đường huyết đóng vai trò quan trọng trong việc bảo vệ sức khỏe và tính mạng. Trang bị kiến thức cơ bản sẽ giúp bạn bình tĩnh xử trí và hỗ trợ người bệnh kịp thời trước khi có sự can thiệp của y tế.